La réforme de l'assurance maladie
Ce chapitre résume la Lettre de l'OFCE, n° 251, juillet 2004.
La réforme de l'assurance maladie comporte trois volets. Le premier prévoit la création d'une Haute Autorité de santé, (responsable de l'évaluation médicale, de la définition des «bonnes pratiques» médicales et des actes ayant vocation à être pris en charge par la Sécurité sociale) et une Union nationale des caisses d'assurance maladie (UNCAM) regroupant les caisses de salariés et de non-salariés. L'État reste le décideur principal. Toutefois, la réforme confère plus de responsabilité à l'UNCAM qui pourra définir plus librement le champ des dépenses remboursables et les taux de remboursement, l'État ne pouvant intervenir dans ces domaines qu'au seul motif de la santé publique. Les assureurs complémentaires (mutuelles, institutions de prévoyance et assureurs privés) restent cantonnés dans leur rôle de payeurs subordonnés aux décisions de l'État et des caisses, même si ils sont maintenant associés aux débats.
Le deuxième volet de la réforme modifie les modalités d'accès aux soins. Le passage par un médecin référent (dit médecin traitant) devrait devenir obligatoire pour pouvoir bénéficier d'un remboursement maximum. La possibilité d'une gratuité complète de l'accès aux soins est abolie avec la mise en place d'une contribution non remboursable de 1 euro par consultation.
Le troisième volet concerne le financement qui est augmenté par une hausse de la CSG, un transfert du budget de l'État (taxe sur le tabac), une augmentation de la contribution des entreprises et un rééchelonnement du remboursement de la dette sociale.
La réforme écarte les changements radicaux qui auraient consisté en une libéralisation du système par la mise en place de réseaux de soins et d'assurance concurrents, sur le modèle des Health Maintenance Organizations (HMO) américains, ou la concentration du pouvoir de décision en matière d'accès aux soins entre les mains des généralistes, rémunérés à la capitation, selon le modèle britannique du «Gate Keeper».
Ces mesures suffiront-elles à impulser une amélioration significative de l'organisation des soins et à assurer l'équilibre financier de l'assurance maladie? Pour éclairer cette question on analysera en premier l'évolution de la situation financière de l'assurance maladie et les moyens proposés pour rétablir l'équilibre. On examinera ensuite les mesures relatives à l'organisation générale du système. On s'intéressera enfin aux aspects de la réforme qui visent à mieux réguler la demande et l'offre de soins.
Le déficit de l'assurance maladie
Le déficit de l'assurance maladie devrait atteindre près de 13 milliards d'euro en 2004, soit 0,8 point de PIB. Il ne représentait qu'un peu plus de 0,1 point de PIB en 2000. Le creusement rapide du déficit peut laisser penser qu'il résulte principalement du ralentissement économique des dernières années. Toutefois, l'examen de l'évolution des recettes et des dépenses sur une plus longue période montre, que la composante structurelle est dominante. À moyen long terme l'évolution de la part des dépenses de santé dans le PIB dépend de la démographie (croissance de la population et vieillissement), de la croissance du revenu et du progrès technique médical. La simulation de l'évolution du déficit de 1991 à 2003, met en évidence l'insuffisance d'ajustement du taux de prélèvement à la croissance des dépenses. En 2003, on peut considérer que les deux tiers du déficit (0,5 point de PIB sur 0,7 ou encore 9 milliards d'euro sur 12) étaient structurels (graphique II.3.1). La conjoncture a contribué, quant à elle, à creuser le déficit au-delà de sa tendance de 1993 à 1997 avant de masquer son aggravation de 1999 à 2000. Ce diagnostic sur les difficultés financières de l'assurance maladie, imputables à une croissance structurellement insuffisante des recettes, indique assez nettement que la hausse des prélèvements était inévitable.
Graphique II.3.1. Déficit structurel de la CNAMTS
Déficit observé et contribution de la conjoncture (en point de PIB)
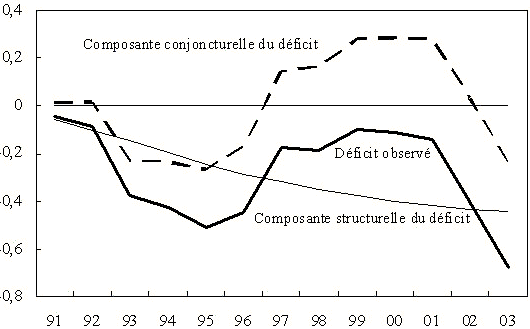
Source: Comptes de la Sécurité sociale, calculs des auteurs.
Le plan du gouvernement prévoie une hausse du financement de l'assurance maladie de 4,2 milliards d'euros, répartie en 2,3 milliards d'augmentation de la CSG, 0,9 milliard de contribution des entreprises (C3S) et 1 milliard de transfert de droits de tabac perçus par l'État. Ce financement ne couvre pas la moitié du déficit structurel (évalué ici à 9milliards d'euros) alors que, même si elle a ralenti, la croissance de la part des dépenses de santé dans la consommation des ménages ne s'est pas interrompue et que les perspectives pour le futur ne devraient pas remettre en cause une évolution qui s'observe dans tous les pays du monde. Il aurait été logique de solder l'insuffisance de recettes observée en 2004, dont la composante structurelle représente environ 1 point de CSG, puis de programmer les hausses futures de financement.
Dans le passé, quand le financement de l'assurance maladie reposait exclusivement sur les salaires, une hausse continue du taux de prélèvement pouvait avoir des conséquences macroéconomiquement néfastes et socialement contestables. Le coût du travail pouvait s'en trouver augmenté au-delà de ce qui était souhaitable pour la croissance et l'emploi. L'augmentation des cotisations pesant sur les seuls salariés, alors que la hausse des dépenses était le fait de l'ensemble de la population, contribuait aussi à une redistribution des revenus mal maîtrisée.
Depuis la mise en place de la CSG la situation est radicalement changée. La hausse du taux de prélèvement n'a plus de raison d'être répercutée dans le coût du travail. La CSG étant assise sur tous les revenus n'est pas plus prise en compte dans les débats entre partenaires sociaux que ne l'est le taux de l'impôt sur le revenu. Une augmentation uniforme de son taux est neutre du point de vue de la redistribution. Les motifs qui conduisaient à redouter une hausse de fiscalité, ont donc largement disparus.
Le seul argument opposable à une hausse de la CSG est relatif à la crédibilité des réformes microéconomiques. Annoncer à l'avance que l'État augmentera régulièrement les prélèvements pourrait en effet dissuader les efforts et renforcer les comportements opportunistes. Mais, alors qu'il existe des raisons de fond qui justifient la permanence d'une augmentation des dépenses plus rapide que celle des recettes (vieillissement de la population, forte demande pour des soins sûrs et de qualité, traitements nouveaux plus efficaces et plus «confortables», etc.), la crédibilité de l'intervention publique ne sort pas renforcée de l'affirmation de la volonté «inflexible» de maîtriser les dépenses et de ne plus jamais augmenter les taux de prélèvement. Au contraire, inspirés par les nombreux exemples passés, les acteurs peuvent considérer que la crédibilité de la politique annoncée est faible et qu'il n'est pas nécessaire d'accomplir les efforts susceptibles d'améliorer l'efficacité de la dépense.
Une hausse plus importante de la CSG serait toutefois entrée en contradiction avec les nécessités de la régulation macroéconomique. En 2004 en particulier, la hausse de la CSG serait venue amputer le revenu des ménages alors que la consolidation de la reprise implique le redémarrage de la consommation et de la demande interne. Cet argument n'aurait, pas dû conduire à renoncer au rééquilibrage financier de l'assurance maladie. Cette dernière joue en effet son rôle dans la stabilisation économique quand son déficit est imputable à la seule conjoncture. Par contre lorsqu'il résulte, comme c'est le cas aujourd'hui, d'une insuffisance structurelle des recettes, il n'est pas possible de le laisser perdurer. D'une part parce que les dépenses de santé sont des dépenses courantes qui doivent être financées à partir de recettes courantes et, d'autre part, parce que la lisibilité de la gestion du secteur de la santé implique l'affichage de son coût réel. La combinaison d'une situation macroéconomique dégradée et d'un déficit structurel de l'assurance maladie ne doit pas conduire à la confusion des instruments et desobjectifs. Une bonne gestion de l'assurance maladie implique une hausse de ses ressources alors que la situation conjoncturelle justifie le soutien de la demande intérieure. Il convient de trouver les instruments adaptés à ces deux situations. S'agissant du problème de l'assurance maladie, l'augmentation du taux de la CSG apparaît le bon instrument. Si la CSG est augmentée et si l'on considère que l'équilibre consolidé des finances publiques, avant la hausse des taux, était adapté à la situation conjoncturelle, celle-ci peut être décidée mais son application différée, les recettes correspondantes étant néanmoins transférées immédiatement à l'assurance maladie à partir d'un prélèvement sur l'État qui est responsable de la régulation macroéconomique. Cette dernière possibilité pourrait être systématisée, si l'on créait un taux d'appel de la CSG modulé en fonction de la conjoncture. En situation conjoncturelle dégradée, la CSG pourrait ainsi être réduite provisoirement, le manque à gagner pour l'assurance maladie étant pris en charge par l'État. Il n'y a donc pas, in fine, d'incompatibilité entre les exigences du soutien de la conjoncture et celles du financement de l'assurance maladie.
Le partage entre le régime de base et les assureurs complémentaires
Contrairement à ce qui avait été initialement envisagé, la réforme ne prévoit pas de changement important du partage entre assurance publique et assurance complémentaire. Ce projet consistait à mettre en avant les assureurs complémentaires en les incitant à organiser, à terme, l'offre de soins pour leurs assurés. L'avantage de cette option, inspirée de l'exemple des HMO américains, résidait dans la rupture qu'elle aurait entraînée dans l'organisation du système de soins ambulatoires. Elle impliquait une baisse des remboursements publics et une hausse des remboursements privés.
Le gouvernement ne s'est pas engagé dans cette voie, car la régulation de réseaux de soins privés, organisés par les assureurs, est risquée; la confusion des responsabilités en matière de soins et de gestion financière pouvant conduire à une forte baisse de la qualité des soins soumis à la pression directes des financeurs. Finalement, il n'est pas prévu de baisse des taux de remboursement de l'assurance publique et la position des assureurs complémentaires dans le système reste inchangée. Toutefois, le gouvernement a maintenu son projet d'aide à l'achat d'une couverture complémentaire qui se justifie, indépendamment de la réforme, par le fait que les taux moyens de remboursement de l'assureur public sont faibles pour les petits risques, le seuil de la CMU (en dessous duquel l'assurance complémentaire est gratuite) est très faible (570 euros par mois par unité de consommation). Ceux qui, aujourd'hui, ne bénéficient pas d'une assurance complémentaire sont, pour l'essentiel, des personnes à revenus modestes qui ne bénéficient pas d'une couverture payée par leur entreprise. Ceux qui disposent de moins de 550 euros de revenu mensuel par unité de consommation sont 15,7% à ne pas être couverts alors qu'ils ne sont que 4% parmi ceux dont le revenu est supérieur à 1300 euros. Pour assurer l'égalité d'accès aux soins, il faudrait instituer une aide dégressive à l'achat d'une couverture complémentaire jusqu'à 1,5 SMIC de revenu par unité de consommation (soit environ 2,5 plafond de la CMU). On prendrait en charge 100% de la cotisation d'assurance complémentaire pour ceux dont les revenus ne dépassent pas le seuil de la CMU, 50% au niveau du Smic et 16% à 1,3 SMIC. Ce dispositif ne serait peut-être pas suffisant pour porter le taux d'adhésion aux assurances complémentaires au niveau de celui des plus riches, il permettrait cependant de s'approcher du minimum de 90% pour toutes les tranches de revenus. Le coût de cette aide serait élevé: environ 3,6 milliards d'euros soit 2,6 fois les dépenses actuelles de CMU. Le ticket d'entrée pour un transfert de charges de l'assurance publique vers l'assurance privée est donc élevé. Du fait de son coût le gouvernement a limité l'aide à l'acquisition d'une assurance complémentaire à ceux dont le revenu est inférieur à 1,15 plafond de la CMU. Ce nouveau plafond est beaucoup trop faible pour égaliser l'accès aux soins qui continuera à être plus difficile pour les personnes à faibles revenus.
La régulation côté demande...
Pour responsabiliser les patients la réforme prévoit la mise en place d'un forfait non remboursable d'accès aux soins (1 euro par consultation). Jusqu'à présent la régulation de la demande de soins était censée reposer sur le ticket modérateur. Toutefois, la généralisation du remboursement intégral des dépenses par les assureurs complémentaires a beaucoup réduit son impact. La particularité de la consommation de soins impose en outre des limites strictes à l'utilisation de cette modalité de régulation, car les patients ne sont pas à même de déterminer le montant de la consommation utile à leur santé. Il en résulte que les restrictions de consommation induites par le copaiement des dépenses de soins peuvent être inadaptées, voire dangereuses. En pratique, certains assurés peuvent être amenés à renoncer à des soins qui auraient été très utiles à leur santé, pour de simples raisons financières.
Le gouvernement a donc choisi de ne pas modifier la situation actuelle, et il a retenu la solution de la franchise pure (non réassurable): au lieu de laisser à la charge du patient un pourcentage des dépenses, on impose un coût fixe d'entrée dans le système de soins. Tendanciellement, ce système est plus pénalisant pour les recours fréquents au système de soins, sur lesquelles peuvent se greffer les sur-consommations. Mais, il peut, comme toute baisse des remboursements, décourager l'accès aux soins.
... et côté offre
À l'hôpital, le principal changement de mode de régulation sera lié à la «tarification à la pathologie» dont la mise en place est prévue par le plan Hôpital 2007. Ce schéma de paiement instaure un prix fixe pour la rémunération des soins dispensés dans le cadre du traitement de chaque pathologie. Le principe de ce type de tarification est de placer les établissements dans une situation de concurrence fictive: leur rémunération étant fixée à partir de la moyenne des coûts observés, ils ont intérêt à réaliser l'effort maximal de maîtrise des coûts. La dynamique qui résulte de la révision des tarifs, fixés à partir de moyennes qui enregistrent progressivement les effets des efforts réalisés par chaque établissement, doit conduire à aligner, in fine, les coûts de traitement de chaque pathologie sur les services les moins dispendieux.
L'impact de ce changement de tarification sur les dépenses hospitalières dépendra des modalités d'application du système. La tarification à la pathologie ne peut pas, en effet, être appliquée de manière radicale, car il faut tenir compte de situations particulières (hôpitaux universitaires, accueil des populations déshéritées, pathologies multiples, cas particulièrement graves, etc.). Des financements complémentaires sont donc indispensables. L'importance de ces financements peut faire dériver le système vers un mixte de tarification budgétaire et à l'acte. Dans ce cas, l'impact incitatif de la réforme serait réduit. D'autre part l'évolution passée des budgets hospitaliers a été relativement faible du fait des restructurations dues aux changements des modes de traitement (hospitalisation de jour, chirurgie ambulatoire) qui ont permis la réduction et le raccourcissement des séjours. Les capacités d'accueil ont ainsi été fortement réduites depuis vingt ans (de 6,2 lits pour 1 000 habitants en 1980, on est passé à 4,2 en 2000) et les «surcapacités» atteignent à peine 10% en 2003, contre près de 20% en 1994. Il est peu vraisemblable qu'il soit possible d'infléchir beaucoup les dépenses hospitalières relativement aux tendances passées et il n'est pas du tout certain que les économies prévues par le gouvernement (1,6 milliard d'euros en 2007) soient réalisables alors que les capacités ont déjà été ajustées, que des besoins subsistent en matière d'équipement technique et que les tensions sur le personnel médical sont fortes (du fait de la baisse du nombre des internes et de l'affluence dans les services d'urgence).
En ville, le projet du gouvernement repose sur l'introduction du médecin référent et la mise en place d'un dossier médical informatisé. Ces deux mesures sont bien adaptées à l'évolution de la médecine et constituent indéniablement un progrès. L'évolution des techniques médicales et le développement des polypathologies, liées au vieillissement, impliquent en effet, de plus en plus, l'intervention de plusieurs spécialistes (en ville ou à l'hôpital) et la fonction de coordination de ces différents intervenants est actuellement mal prise en compte. Centraliser l'information médicale et déléguer à un médecin traitant (référent) le suivi de l'ensemble des soins permettra sans doute d'en améliorer la qualité tout en permettant certaines économies. Toutefois, le libre accès au spécialiste est maintenu, avec un remboursement plus faible et l'application d'un tarif majoré. Ceci peut créer, en ville, une double file d'attente: longue pour les patients, à revenus moyens ou modestes, orientés par leur médecin traitant, et plus courte pour les patients «privés», disposant de revenus plus élevés, venus consulter librement.
La réforme ne prévoit pas de changement du mode de rémunération des médecins qui seront toujours payés à l'acte. Or, on sait que ceci incite les professionnels à augmenter leur activité sans toujours tenir compte des besoins réels de soins. Le statu quo en matière de rémunération des médecins est aussi en contradiction avec la nouvelle loi de programmation en santé publique qui réclame des médecins libéraux la participation aux objectifs de santé publique: prévention, dépistage, éducation à la santé et accompagnement des malades chroniques. Il aurait été plus cohérent d'accompagner ces changements de l'introduction d'une rémunération forfaitaire des médecins (capitation) qui auraient pu, dès lors, jouer les rôles de promoteurs de la prévention, d'orienteurs et de coordonnateurs des soins qui font défauts dans notre système et qui entrent très mal dans un schéma de paiement à l'acte.
S'agissant du médicament, les efforts de régulation portent sur les déremboursements des spécialités à service médical rendu insuffisant, sur la promotion des génériques et la généralisation du remboursement sur la base de la spécialité la moins coûteuse. Ces mesures visent à la fois à modérer le volume de la consommation et à réduire le coût des médicaments. Mais les déremboursements des médicaments peu efficaces peuvent aussi déplacer la consommation vers des produits plus efficaces et plus chers. La promotion des génériques peut, quant à elle, être contournée par le renouvellement très rapide de la pharmacopée. En général, l'action sur le prix moyen des traitements médicamenteux devrait buter à long terme sur la tendance à la hausse des prix des médicaments sur les marchés mondiaux. Dès lors le poids de la facture du médicament ne pourra plus être contenue par la régulation des prix et le développement des génériques. La politique du médicament devra s'orienter, beaucoup plus qu'aujourd'hui, vers la maîtrise de la prescription et de l'usage des médicaments. En théorie, la multiplication des règles de bonnes pratiques, édictées par la Haute Autorité de santé, devrait permettre cette évolution. Mais, la mise en œuvre de cette politique risque de se heurter au maintien des principes de la médecine libérale, alors que les possibilités de contrôle de la conformité des prescriptions aux protocoles recommandés restent très théoriques.
Un équilibre financier précaire à moyen terme
Toutes les réformes mises en place, à l'hôpital, en ville, ou pour le médicament, ont en commun de viser une amélioration de la qualité des soins. Elles peuvent, à terme, contribuer à l'élévation du rapport qualité / coût des dépenses de santé. Mais, la réforme reste inachevée en ne remettant en cause que très marginalement le principe du libre choix des patients et en maintenant la tarification à l'acte source de multiplication de dépenses pas toujours justifiées. C'est pourquoi il est difficile d'envisager que ces réformes puissent, tel quel, conduire à des économies importantes. D'autant que leur application implique souvent des dépenses supplémentaires à court terme (dossier médical centralisé, systèmes d'information permettant le contrôle médicalisé de la dépense, évaluation et formation continue des médecins).
Pour réformer le système de santé et rétablir l'équilibre financier de l'assurance maladie, le gouvernement compte sur un changement de comportement des patients et des professionnels de santé. Mais les mesures structurelles mises en œuvre sont relativement limitées et ne devraient pas avoir d'impact très sensible à moyen terme. L'absence de remise en cause des principes de base de la médecine libérale à la française (liberté d'installation des médecins, tarification à l'acte, séparation complète des fonctions d'assurance et de production de soins), permet de douter de ce que les objectifs d'économies retenues puissent être atteints durablement. Or certains de ceux-ci sont très ambitieux. La réalisation de 4,8 milliards d'euros d'économies sur la médecine de ville (y compris une réduction des dépenses de médicaments de 1,3 milliards) à l'horizon de 2007, implique de ramener le taux de croissance des dépenses remboursées, à prix constants, d'un peu moins de 5% par an à 2%. Le taux de croissance du volume des dépenses hospitalières devrait descendre à moins de 2% par an. Seuls l'objectif concernant les indemnités journalières (pour lesquelles l'économie prévue est importante, 800 millions d'euros sur une dépense d'un peu plus de 10 milliards, mais dont la croissance a été anormalement élevée au cours des années récentes) paraît atteignable. Le gouvernement pourrait toutefois bénéficier de l'évolution conjoncturelle des dépenses de santé qui ne s'ajustent que tardivement à la croissance économique et qui devraient ralentir spontanément au cours des mois à venir. La situation financière de l'assurance maladie pourrait ainsi s'améliorer à court terme. D'autant plus que la reprise de la croissance économique devrait entraîner une hausse des recettes. À moyen terme par contre, la tendance à l'augmentation des dépenses de santé ne serait pas enrayée. Cette hausse se justifie d'autre part par la croissance démographique et le vieillissement et par le progrès médical qui permet de traiter mieux, mais à coût croissant, un certain nombre de pathologies. Il aurait été naturel d'anticiper les besoins de financement liés à cette augmentation tendancielle. Or, le financement prévu par le gouvernement ne permet pas de résorber le déficit structurel courant et les mesures structurelles sont sans doute insuffisantes pour aller au-delà de la résorption du déficit à court terme. Le financement à long terme de la croissance des dépenses de santé n'est toujours pas garanti et il est vraisemblable qu'à partir de 2007-2008 on reparlera de crise de l'assurance maladie. D'ici là les réflexions sur une réforme de plus grande ampleur et la prise de conscience de la nécessité d'une programmation du financement de l'assurance maladie auront peut-être progressé.
Références bibliographiques
Gérard CORNILLEAU et Bruno VENTELOU, la Lettre de l'OFCE N°251 du 12 juillet 2004 : "La réforme de l'assurance maladie"
Pour une analyse plus précise, le document de travail de l'OFCE : "L'assurance maladie : soins de court terme et traitement de long terme" G. Cornilleau, C. Hagneré et Bruno Ventelou (N°2004-08, juillet 2004)
Le Cahiers du Cercle des Economistes N°6 sur l'économie de la santé


